Makula dejenerasyonu olarak bilinen sarı nokta hastalığı genellikle kalıtımla geçen, 55 yaş sonrası kişilerde, sigara içenlerde ve yetersiz beslenenlerde sık görülen, ilerlemesi durumunda görme kaybına yol açabilen gözde makula ismi verilen bölgenin bozulmasıyla karakterize bir retina hastalığıdır.
Makula dejenerasyonu ya da sarı nokta hastalığı kelime anlamı itibarı ile, makulada meydana gelen herhangi dejeneratif bir süreci tanımlasa da, bu makalede yaşa bağlı makula dejenerasyonu (YBMD) anlatılmaktadır.
Makula; sarı nokta da denilen ve keskin görmeden sorumlu retina tabakasının ortasında çok küçük bir alanı kapsamaktadır. Karşıya baktığımızda kornea ve lens tarafından ışık makulaya odaklanır. Görmemiz merkezde daha keskin kenarlara doğru ise daha zayıftır. Makula dejenerasyonu işte bu sarı noktanın hasarlanması sonucu ortaya çıkar.
Makula dejenerasyonunun gelişmesinde temel risk faktörü ilerleyen yaştır. Bunun yanı sıra aile öyküsü, cinsiyet (kadınlarda daha fazla), açık renkli göz, hipertansiyon, kalp hastalığı, sigara öyküsü ve UV ışınları da risk faktörleridir. Hastalık, duyusal retinanın hemen arkasında yer alan, retina pigment epitelini, koriokapillaris dokusu ve Bruch membranı gibi dokuları etkilemekle birlikte, görme kaybı fotoreseptör hücrelerin hasarlanması sonucunda gelişmektedir. Makula dışında kalan retina alanları sayesinde, çevresel görme korunur. Bu nedenle makular dejenerasyon tam bir körlüğe yol açmaz, ancak yakın çalışmayı ve okumayı çeşitli optik yardımcı cihazlar olmadan imkânsız hale getirebilir.
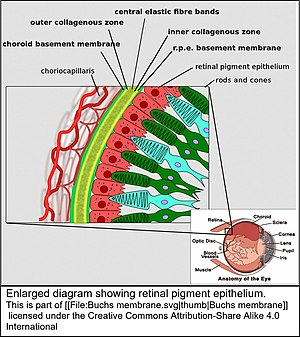
YBMD, yaşa bağlı olarak genetik ve çevresel faktörlerin rol oynadığı bir süreç sonrasında gelişir. Retinayı besleyen damarlardaki bazı dejeneratif süreçler, yangısal unsurların açığa çıkması ve retina dokuları yapısal bileşenlerindeki bir takım değişiklikler sonrası gelişir. Bu değişiklikler sonrasında retina pigment epiteli atrofiye gider ve fotoreseptör hücrelerde kayıp meydana gelir. Yaşa bağlı makula dejenerasyonu (YBMD) erken ve geç evre olarak iki aşamaya sahiptir;
Erken evrede makulada, pigmenter değişiklikler ve retina altı dokularda biriken “drusen” adı verilen lipid (yağ) içerikli birikimler vardır, görme keskinliği normaldir.
Geç evre, yaş – eksüdatif – tip veya kuru – atrofik – tip olarak ikiye ayrılır, bu evrede görme kaybı vardır. Yanı tedavi edilmediğinde kalıcı körlük’e yol açar.
YBMD’nin bu iki tipi, tedavi ve prognoz açısından farklılık gösterir;
Hastaların yaklaşık %80’inde atrofik tip bulunsa da, görme kaybından %80-90 oranında eksüdatif tip sorumludur. Atrofik tipte görme kaybı yıllar içerisinde gelişir. Atrofik tipte, bulguların başlangıcından yaklaşık 10 yıl sonra görme %0,1 seviyesine iner. Eksüdatif tipte ise görme kaybı daha ani olur. Atrofik tipte, retina pigment epitel ve fotoreseptör kaybı vardır; eğer bu değişikliklere, retina altında ve bazen retina içinde yeni damarlar ile birlikte fibrotik oluşumlar eşlik ederse yaş tip YBMD meydana gelir. Görme kaybı ortalama olarak 75 yaşında ortaya çıkmaktadır. Elli yaşından sonra görülme sıklığında doğrusal bir artış olur. Geç tip YBMD (görme hasarı var), 50 yaşının üzerindekilerin %2’sinde, 65 yaşın üzerindekilerin %0,7–1,4’ünde ve 85 yaşından sonra %11–19 oranında görülür.
Keskin görmede bozukluk, bulanık-puslu görme…
Görüntülerin ortası bulanık, ancak kenarları normal görünür.
Elektrik direkleri, kapı-pencere kenarları, yazıların satırları gibi düz çizgilerin dalgalı görünmesi.
Görme alanın ortasında karanlık ya da boş bir alanın belirmesi.
Tedavi
Kuru tip: Herhangi bir tedavi yöntemi yoktur. Çeşitli vitamin ve element takviyelerinin ve bazı antioksidan özelliğe sahip olan ilaçların hastalığın gidişini yavaşlatabildiği söylenmektedir.
Yaş tip: Anormal olarak gelişme gösteren ve makulaya yarar yerine zarar veren damarların çok erken dönemde lazerle yakılarak geriletilmesi mümkündür.
Son yıllarda, tam sarı nokta altında gelişen yeni damarların geriletilmesi için bazı yeni tedavi yöntemleri geliştirilmektedir. Örneğin, fotodinamik tedavide vücuda, damardan ışığa duyarlı ilaçlar verilir. Bu ilaçlar lazer ışığını normal insan dokularından daha kolay emer, retina altındaki patolojik damarlar bu fotosensitif ilaçları çevre dokulardan daha yüksek oranda içermektedir buna bağlı olarak, uygulanan lazer ışığı seçici olarak bu patolojik dokuyu etkiler. Bu tedaviye “fotodinamik lazer tedavisi” adı verilir.
Bu hastalıkta damarların oluşumunda yer alan bazı biyolojik aktif maddelere, karşı geliştirilen ilaçlar da yeni yeni klinik uygulamaya geçilmektedir. FDA gözetiminde Faz III çalışmaları tamamlanmış bu ilaçların, klinik kullanımları ile tedavi seçeneklerinde bir artış söz konusu olacaktır.
1-Vitamin C (500 mg), zinc (80 mg), vitamin E (400 IU), copper (2 mg) and beta-carotene (15 mg). In the AREDS-2 formulation, lutein (10 mg), zeaxanthin (2 mg) replaced beta-carotene
2- The anti-factor D agent, lampalizumab
3-Avacincaptad pegol (Izervay)
4-Ranibizumab, aflibercept, brolucizumab and faricimab are approved VEGF inhibitors
5-Laser coagulation therapy.
6-Bevacizumab
7-Neo-vascular AMD include pegaptanib, aflibercept.
8-Photodynamic therapy has also been used to treat wet AMD. The drug verteporfin is administered intravenously; light of a certain wavelength is then applied to the abnormal blood vessels. This activates the verteporfin destroying the vessels.
8-Docosahexaenoic acid (DHA), polyunsaturated fatty acid (PUFA) in photoreceptor cell membranes.