Infantil hemanjioma-IH yenidoğan döneminda damarsal tümörlerinin en sık görülen klinik formu. IH lar damarların içerisini kaplayan endotel hücrelerin aşırı çoğalması ile gelişen iyi huylu tümöral yapılar. Hemanjiomların % 30-40 ı doğumla birlikte görülürken sıklıkla doğumdan 2 hafta sonra klinik olarak belirgin olmaya başlamakta. Başlangıçta deri yüzeyinde solukluk, morluk yada telenjektazi grupları ile kendisini göstermekte. Bu nedenle UH lar “doğum lekeleri-Birthmark” olarak tanımlanmakta. IH lerin nadir bir varyantında hemanjiom gelişimini anne rahminde tamamlamakta ve doğumla görülebilmektedir.
Birkaç mm den cm kadar değişen boyutları ile IH ların, tümöral gelişiminde deri tutulum derinliğine göre, tanımı ve klinik görünümü değişmekte. Deri seviyesinde hafif bir leke yada deri altında şişlik ile solukluk ile kendisini gösterebilmekte. Buna göre IH lar yüzeysel, derin ve mikst klinik form olarak sınıflandırılmakta. Yüzeysel hemanjiomalar; kırmızı renkte, deri seviyesinde yada çilek gibi deriden kabarık, üzerine basınç uygulanabilen papül, nodül ve plaklar şeklindedir. Derin hemanjioma üzeri normal deri ile kaplı, mavimsi-mor renkte, gergin ve üzerine basınç uygulanamayan nodüller şeklidedir. Mikst form her iki kliniğin karışımı. Bu farklı klinik görünümler değişebilmekte zamanla birbirleri arasında geçişler görülebilmektedir.

IH görülme sıklığı 1 yaş altı yeni doğanlarda % 3-5 olarak yüksek tanımlanmakta ve son 30 yılda daha sık görümeye başlandığını görüyoruz. IH görülme sıklığını arttıran nedenler; erken doğumlar, düşük doğum ağarlığı(500 gr altında doğum ağrlığında IH görülme sıklığı % 40), çoklu gebelikler, kız çocukları… vb sayılabilir. Bunların dışında gebeliğin ilk 3 ayında annede vajinal kanmanın olması, gebelik sürecinde progestron kullanımı, annenin ileri yaşta olması, eklempsi, preeklempsi, tüp bebekler…. Genetik ve ailsel bir yatkınlık tanımlanmamış.
Neden ve nasıl geliştiği konusu halen tartışmalı. Ancak IH de dokuda farklılaşma ve çoğalma potansiyeli taşıyan kök hücrelerin “renin-anjiyotensin sistemi (RAS)” ve hipoksi ile aktive oldukları düşünülmekte.
%80 oranında tek bir tane-soliter olarak görülürken % 20 si 2 den fazla olabilmekte. IH lar vücudun herhangi bir anatomik alanında deri yüzeyinde hatta iç organlarda-visceral tutulum göstermekte. Nadiren birden fazla olduklarında vücudun belli bir anatomik alanında çizgisel yada geometrik şekiller çizerek deride yerleşim gösterebilmekte. Bunlar “segmental IH” olarak tanımlanmakta. Segmental olan IH ların daha problemli oldukları unutulmamalıdır.

Derin yerleşimli ve iç organ tutulumu gösteren hemanjiomlar doğumdan sonraki 2-3 aylardan sonra belirti vermekte.
IH da damarsal endotel hücrelerin tümoral çoğalması-proliferasyonu sıklıkla doğum sonarası ilk 5 ay devam etmekte. Klinik olarak hemanjiomada büyüme ve değişim anlamına gelmekte.

1 yılın sonuna doğru hemanjiomanın klinik olarak stabil kaldıkları ve çoğunlukla kendiliğinden gerilediklerini-regresyon görmekteyiz.

IH ların % 85-90 kendiliğinden kaybolmakta. Ancak ilk 12 ay süre ile % 10-20 sin ülserasyon, kanama, fonksiyon bozuklukları, bazı sednromlar ile birliktelik, estetik problemler gelişebilmekte. Gerileyerek kaybolanların % 50-70 inde kaybolan alanda deride telenjektazi, deri-deri altı dokularda fibrotik değişiklikler, dokularda atrofi, skar gelişimi, kalıcı saç, sakal ve kaş, kirpik kayıpları, hipopigmentasyon gelişebilmekte. Tedavi ve takiplerin yapıldığı IH lerinn %55-69 unda ise buna rağmen estetik problemler görülmekte.
IH ler sıklıkla diğer doğumsal benler gibi problem çıkarmazlar. Boyutları küçük hatta şekilleri farklı ise güzel olarak bile algılanabilirler.

Ancak yüksek riskler taşıyabilecekleri unutulmamalıdır. Boyutları ve anatomik yerleşimleri taşıdıkları riskleride tanımlamakta. Örneğin sırt alt kısmında-lumbosacral yerleşimli IH larda omurilik yada genito-urinal anomalilerin gelişme riski daha yüksektir. Yada baş-boyun yerleşimli IH ler görme alanının kapanması, beslenmenin bozulması, solunum yolunun tıkanması gibi riskler taşımakta.
IH da hemanjiom sayısı arttıkça iç organ tutulum riskleri artmakta. İç organ tutulumları sıklıkla sessiz seyretmekte. Ancak ciddi sistem problemleri ile birlikte olabilir.
Ayrıca Hl erin büyük ve çok sayıda olan klinik formları ciddi sendromların parçası olabileceği unutulmamalıdır.
Yukardaki klinik özelliklerine bakıldığında IH lar basit damarsal benler gibi değerlendirilmemeli;
- mutlaka bir dermatoloji uzmanı tarafından değerlendirilmeli
- çok dikkatli gözlenmeli, dijital fotoğraf dökümanları ile takip edilmeli
- klinik tanı sonrası hemanjioma yüksek risklerin değerlendirilmesinin yapılması gerekmekte
- yüksek riskli olanlarda erken tedavilerin uygulanmasının bir zorunluluk olduğu unutulmamalıdır.
Yenidoğan, bebek ve çocukluk döneminde hemanjioma ile karşılaşıldığında, ilk basamak tanısal süreç ve sonrasında mutlaka yüksek risk faktörlerinin belirlenmesi gerekmekte. Risk faktörleri aşağıdaki gibi sınıflandırılarak tanımlanabilir.
1. IH lerde yaşamı tehdit edebilecek komplikasyonlar
- solunum yolunun daralması-tıkanması; subglottic hemanjioma sıklıkla doğumdan sonraki ilk 4 ayda gözlenmekte. Hastalarda bifazik stridor, derin öksürükler, nefes zorluğu-dispne görülen belirtiler arasında( doğumsal larinks stridoru yada enfeksiyonlarar bağlı gelişen croup ile karıştırılmamalı). Subglottic hemanjioma olgularının % 50 sinde yüzün alt kısmında-sakal alanı olarak tanımlanmakta, boyun ön kısmında ve ağız mukozasında farinkste mukozal hemenjioma bulunmakta.

- karaciğerde hemanjiomalar ile birlikte konjestif kalp yetmezliği ve hipotiroid gelişebilmekte. Karaciğer hemanjiomaları tek-soliter, çok sayıda, karaciğerin bir anatomik alanında yada daha fazla anatomik alanda yerleşim gösterebilir. Doğumsal karaciğer hemanjiomaları genelde 1 tanedir. Çok sayıda olsalar bile genellikle asemptomatiktirler ancak çok nadiren yüksek kan akımlı damarsal shunt gelişimine neden olarak kalp yetmezliğine neden olabilirler. Karaciğerde çok sayıda ve yaygın hemanjiom çok nadir görülmekte ancak karaciğer büyümesi, karında kompantıman sendromu ile ciddi komplikasyonlara neden olabilmekte, böbrek yetmezliği gibi. Karaciğerde çok sayda bulunan hemanjiom dokusunda yüksek oranda bulunan tiroid homonu inaktive eden 3 iyodotrionin deiyonidaz enzimi hipotiroidiye neden olmakta. Vücutta boyutları önemsenmeksizin 5 den fazla IH olduğunda hasta mutlaka karaciğer hemanjioma yönünde değerlendirilmelidir.

- gelişebilecek ülserasyon ile birlikte enfeksiyon ve kanama riski; IH % 5-21 oranında ülserasyon göstermekte. Ülserasyon IH alanında; ağrı, kanama, enfeksiyon riski, iyileşme sürecinde skar ve ciddi estetik problemler anlamına gelmekte. İnfantil hemanjiom 2 cm den büyük ise ve yüzeysel-miks klinik formunda ülserasyon gelişme riski artmakta. Özellikle doğum sonrası ilk 4 ay hızlı proliferasyon-büyüme gösteren IH larda ülserasyon daha fazla gelişmekte. IH ların vücutta anatomik yerleşim yerleri ülserasyon riskini arttırmakta; saçlı deri, boyun, kulak, ağız ve anüs çevresi, koltuk altı ve kasık gibi vücudun katlantı yerlerinde … daha fazla risk.

2. Infantil hemanjiomalar anatomik yerleşim yerleri, büyüme ve ülserasyon gösterebilme potansiyelleri ile bazı fonksiyonları kısıtlayabilmekte.
- Ağız çevresi, dudaklar ve ağız mukoza yerleşimi gösteren hemjiomalar emme ve beslenme fonksiyonlarını engelleyebilmekte.

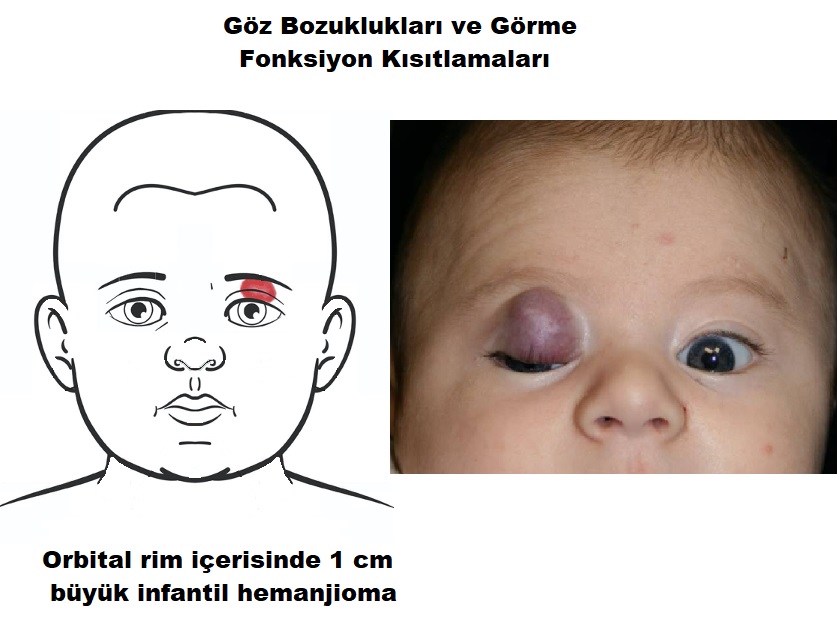
- Göz çevresi; özellikle orbital rim içerisine yerleşim gösteren ve 1 cm den büyük olan IH lar; görme fonksiyonunu engelleyebilir, üst göz kapağını mekanik olarak kapatabilir, göz küresinde basınç ile şaşılık, astigma geliştirebilir, strabismus, gözde göreme kayıpları gibi fonksiyon kısıtlamaları yapabilmekte.
3. İnfantil hemanjiomalar segmental yerleşim yerleri ile bazı sendromlarla birlikte olabilirler
- PHACE(S) sendromu: PHACES; P; Posterior fossa beyin malfromasyonları; Dandy-Walker malformasyonu yada cerebella hipoplazi neden olabilmekte. H; yüz, boyun yad saçlı deride çapı 2-3 cm den büyük segmental infantil hemanjioma varlığı. A; büyük arter anomalileri, cerebrovasküler anevrizmalar gibi, C; kalp anomalileri,aort koartasyonu gibi, S; orta hat kapanma kusurlarına bağlı olarak sternal cleft yada supraumbilical raphe gibi defektler olmakta.

- LUMBAR sendromu: L; gövde alt kısmına yerleşim gösteren hemanjioma(perineal, kalça ve lumbosacral) bu sıklıklla segmental tek taraflı bacağa uzanabilmekte, U; urogenital anomaliler ve ülserasyon, M; miyelopatiler, B; kemik defromiteleri, A; anorektal anomaliler, R; böbrek anomalileri

4. İnfantil hemanjiomalar yüz gibi yerleşim yerleri ve boyutları ile gerek proliferatson gerekse kendiliğinden yada tedavi ile regresyon dönemlerinde ciddi estetik problemere neden olabilirler. Özellikle 2 cm den büyük saçlı deri, yüz, boyun, kol-bacak ve gövde yerleşimi gösterenlerde, 2 mm den kalın yüzeysel IH klinik fromlarında ve kızlarda göğüs anatomik alan yerleşimli IH daha yüksek estetik problem riski taşımakta.

Yukarıda tanımlanmış yüksek risk durumları saptandığında;
- hangi hemanjioma takip edilecek, takip edilecek ise aralıklar nasıl olacak
- hangi hastaya tedavi başlanacak ve hangi tedavi seçilecek,
- tedavi başlanacak ise en erken ne zaman başlanmalı
- hemanjioma büyüyecekmi, gerileyecek mi
- herhangi bir risk taşıyor mu gibi sorular daha net cevaplanabilmekte.
Hemanjioma yüksek risk faktörleri taşıyor ise doğumdan sonraki ilk 5 haftada tedavinin başlanmasının en doğru zamanla olduğu düşünülmekte.
- IH lerde yaşamı tehdit edebilecek komplikasyonlar
- solunum yolunlarında problem gelişme riski- subglottic hemanjioma; yüzün alt kısmında-sakal alanında, boyun ön kısmında ve ağız mukozasında-farinkste mukozal IH varlığı.
- karaciğerde hemanjiom gelişme riskleri; vücutta boyutları önemsenmeksizin 5 den fazla IH olduğunda hasta mutlaka karaciğer hemanjioma yönünde değerlendirilmelidir. Karaciğer hemanjioma konjestif kalp yetmezliği, karında kompantıman sendromu, böbrek yetemezliği ve hipotiroid gelişebilme rsiki demek.
- gelişebilecek ülserasyon ile birlikte enfeksiyon, olumsuz estetik iyileşme ve kanama riski; IH 2 cm den büyük ise ve yüzeysel-miks klinik formunda ülserasyon gelişme riski artmakta. Özellikle doğum sonrası ilk 4 ay hızlı proliferasyon-büyüme gösteren IH larda ülserasyon daha fazla gelişmekte. IH ların vücutta anatomik yerleşim yerleri ülserasyon riskini arttırmakta; saçlı deri, boyun, kulak, ağız ve anüs çevresi, koltuk altı ve kasık gibi vücudun katlantı yerlerinde … daha fazla risk.
- IIH anatomik yerleşim yerleri, büyüme ve ülserasyon gösterebilme potansiyelleri ile bazı fonksiyonları kısıtlayabilmekte.
- Ağız çevresi, dudaklar ve ağız mukoza yerleşimi gösteren hemjiomalar emme ve beslenme fonksiyonlarını engelleyebilmekte.
- Göz çevresi; özellikle orbital rim içerisine yerleşim gösteren ve 1 cm den büyük olan IH lar; görme fonksiyonunu engelleyebilir, üst göz kapağını mekanik olarak kapatabilir, göz küresinde basınç ile şaşılık, astigma geliştirebilir, strabismus, gözde göreme kayıpları gibi fonksiyon kısıtlamaları yapabilmekte.
- Infantil hemanjiomalar segmental yerleşim yerleri ile bazı sendromlarla birlikte olabilirler.
- PHACE(S) sendromu
- LUMBAR sendromu
- IH yüz gibi yerleşim yerleri ve boyutları ciddi estetik problemere neden olabilirler. Özellikle 2 cm den büyük saçlı deri, yüz, boyun, kol-bacak ve gövde yerleşimi gösterenlerde, 2 mm den kalın yüzeysel IH klinik fromlarında ve kızlarda göğüs anatomik alan yerleşimli IH daha yüksek estetik problem riski taşımakta.
IH tedavi seçimi ve etkinliğin takibi için klinik skorlama sistemleri kullanılmakta. Hemanjioma şiddet skoru-HSS ve hemanjioma aktivite skoru-HAS gibi HSS sıklıkla tedavi seçiminde HAS te tedavinin takibinde kullanılmakta.
İnfantil Hemanjioma Tedavisi
Sistemik tedavi
Sistemik Propranolol Kullanımı
Non selektif beta blokor olan propranolol infantil hemangiomada sistemik tedavi için günümüzde ilk seçenek. Etki mekanizması çok net olmamakla birlikte vazokonstrüksiyon(damarların daralması), anjiogenezisin(yeni damar yapımı) baskılanması, damarsal hücre ölümünü uyarması, nitrik oksid yapımının baskılanması, renin-anjiotensin aksının bakılanması….vb nedenler sırlanmakta. Son yılarda ilacın R(+) enantiomerinin(kimyasal olarak aynı ancak ayna ters fomülü) SOX18 protein aktivitesi üzerine olan etkisinden kaynakladığı düşünülmekte.
Propranolol tedavi öncesi IH hasta mutlaka bir pediatrist tarafında ilacın kullanımı bilgisi ile konsülte edilmelidir(pediatristin fiziksel muayenesi, vitallerin değerlendirilmesi, kan şekeri, EKG gerekir ise kalp ekosu gibi…). Gerekir ise pediatrik kardiyoloji ile konsiltasyonu yapılmalı.
- normal doğum, doğum ağırlığı olan beberklerde hastahanede ilk 3 gün tedavi dozlarına başlanarak kan basıncı, kan şekeri, ECG kontrolleri ile sistemik propranolol başlanmakta. 1 gün 0.5 mg/kg günlük doz 8 saat ara ile verilmekte, 2. gün 1 mg/kg günlük doz 8 saat ara ile arttrılmakta ve 3. gün 2 mg/kg günlük doz 8 saat ara ile verilmekte. Nadiren 3 mg/kg günlük dozlara çıkılmakta. İlaç tolerasnsı iyi ise 4. gün taburcu edilmekte. 1 yıl propranol kullanımı istenmekte. 2. hafta, 6-8 hafta, 12 hafta , 1, 1.5, 2, 2.5, 3 yaşlarda kontroller ile hasta takip edilmekte. Hasta kilosuna göre tekrar dozlar düzenlenmekte. Her kontrollerde hasta klinik muayene ve klinik fotoğraflama yapılarak HAS ve HSS skorlarına bakılmakta.
- Premature, 5 haftadan erken ve <2.5kg ağırlıktaki yeni doğanlarda yine hastahane ortamında propranolol başlanarak daha sıkı klinik takip yapılarak 0.5 mg/kg günlük dozlara ile başlanmakta.
- PHACE sendromunda propranolol kesinlikle başlanmamalı-kontrendike.
Propranololün hemanjiomaların proliferatif fazında yani yenidoğanın ilk 5. haftasında etkili olduğu ifade edilmekle birlikte geç olarak ilk bir yılda hatta 1.5 yılda kullanılanabileceği ve etkinliği gösterilmiştir.
IH hastaların % 1 inde propranolole direç olarak tanımlanan ≥2mg/kg/gün dozlarda 4 hafta kullanılmasına rağmen klinik olarak hiçbir düzelme olmaması görülebilir.
En sık gözlenen yan etkiler; hipoglisemi, hipotansiyon, bradikardi, brokospazm, ishal, ajitasyon ve uyku düzensizlikleri gibi. bunlar hasta ve ailesine çok iyi anlatılmalıdır. Özellikle bebeklerde hipoglisemi gelişme riskine karşı ilaç ile beslenme çok çok iyi uygulanmalıdır.
Diğer beta blokerler
Bu amaçla Atenolol ve nadolol kullanılmakta. Atenolol seçici β1-antagonisti. Bunda bronkospazm ve hipoglisemi riski propranolole göre daha düşüktür. IH de 1mg/kg günlük dozlara ile başlanır. Nadolol non selektif beta bloker. Propranololün kulanılamayacağı durumlarda tercih edilmekte.
Kortikotserodiler
Geçmişten beri IH tedavisinde tek seçenek olarak kullanıldılar. Ancak artık etkinlik ve yan etkiler açısından propranaolol açık ara ilk seçenek. Ancak propranoloün kulanılamayacağı durumlarda örneğin PHACES sendromunda prednisone yada prednisolone kulaanılmakta. 2-3 mg/kg/gün dozlarda başlanmakta ve 9-12 ay kullanılmakta. Aralıklı-intermitant tedaviler önerilmekte. tek başlarına yada propranolol ile kombine kullanılmakta. Kombnine kullanımında kortikosteroid/propranolol hipertansiyon/hipotansiyon, hiperglisemi/hipoglisemi gibi yan etkilerinin ter olması unutulmmalıdır.
Sirolimus; rapamycin
mTOR inhibitörü. Propranolol için alternatif. IH kök hücrelerin davaranışalarını değiştirdiği ve yeni damar aoluşumuınu baskıladığı bilinmekte.
Diğerleri
Anjiotensin enzim inhibitörü olan captopril IH etkinliği propranololden düşük.
Vinkristin ve interferon-α geçmişte IH kullanılmış ancak günümüzde tercih edilmemekte.
Topikal tedavi
Timolol
Timolol maleate 0.5%, non selektif β bloker, özellikle yüzeysel IH larda son derece etkilidir(sistemik propranolol kadar etkin ve yan etkileri minimal).
Topikal kullanım olmakla birlikte önerilen 0.25mg/kg (yada % 0.5 timololün 1 damlası) dozlardır. Bir göz ilacı olarak gzde kullanım ve yan etkileri bilinmekte(bradikardi, brokospazm ve gece uyku düzenszilikleri gibi). Ancak IH kullanımı, deri emilimi ve yan etkiler henüz tam olarak netleşmedir. Ancak günde ömakismum 2 dala kullanımı önerilmekte.
Timolol % 0.5 + brimonidine % 0.2(selektif alfa 2 adrenerjik ahonisti) son yllarda önerilmekte. Ancak brimonidine topikal kullanımına bağlı olarak sistemik emilim ve çcuklarda nöroojşik depresyon riski nedeni ile dikkatli kullanılmalıdır.
Diğer topikaller
Potent kortikosteroidler clobetasol proprionate 0.05%, betamethasone proprionate 0.05% yada halobetasol proprionate 0.05% etkinlikleri timolol ile komibine kullanıldığında etkin.
Topikal imiquimod % 5 kullanılmış ancak etkinlği topikasl timololden düşük.
Lazer tedavileri
Yüzeysel IH da erken evre hemanjiomlarda proliferasyon döneminin baskılanması ve ülserasyon tedavisinde etkili. Lazer tedavilerinde 595nm pulsed dye laser (PDL) yüzeysel formlarda 1064nm Nd:YAG ise derin fromlarda etkin olarak kullanılmakta.
Lazer tedavileri sistemik propranolol yada topikal timoloöl ile komibne edildiğinde klinik cevaplar daha iyi.
Diğer tedavileri
- Hemanjiom IL enjeksiyon; triamcinolone ve/veya betamethasone özellikle deriden çok kabarık yerleşimli(dudak gibi) hemanjiomalarda proliferatif dönemde etkili.
- Hemanjiom IL bleomycin;
- Kriyoterapi
- Embolizasyon
